2026年4月23日(木)、株式会社メディコレと株式会社ALANの共催により、健康経営担当者・人事担当者・経営層を対象としたオンラインウェビナー「2026年最新睡眠研究のご紹介」を開催いたしました。
睡眠は、健康経営において栄養・運動・禁煙と並ぶ重要テーマでありながら、「どんなサービスを導入してよいのかわからない」「自社で進める場合は何から手をつければよいのか」といった悩みを抱える担当者の方が少なくありません。本ウェビナーでは、株式会社ALAN代表取締役でスリープケア東京クリニック院長の近藤崇弘先生をお招きし、健康経営における睡眠施策の必要性、医学的に押さえておきたい睡眠の基礎知識、そして担当者・従業員が誤解しやすいポイントについて、最新の研究データを交えて解説いただきました。
当日は多くの企業ご担当者にご参加いただき、Q&Aセッションでも活発な質問が寄せられました。本記事では、ウェビナーの内容を3つの章に分けてダイジェストでお届けします。
セミナー開催概要

開催日時 | 2026年4月23日(木)12:00〜13:00 |
|---|---|
タイトル | 2026年最新睡眠研究のご紹介 〜健康経営における睡眠施策〜 |
主催 | 株式会社メディコレ × 株式会社ALAN |
対象 | 企業の健康経営ご担当者、人事ご担当者、経営層 |
形式 | オンライン(Zoomウェビナー) |
登壇者 | 近藤 崇弘 先生(医師、博士(医学)) |
登壇者プロフィール
近藤 崇弘(こんどう たかひろ)先生
医師、博士(医学)。聖マリアンナ医科大学卒業後、慶應義塾大学大学院医学研究科博士課程を修了。慶應義塾大学医学部生理学教室・整形外科学教室特任助教として研究活動に従事しながら、2021年に株式会社ALANを創業。2024年にはスリープケア東京クリニックを開業し、オンライン診療を含む睡眠医療を提供している。社団法人日本健康経営専門医機構の理事も務め、睡眠と健康経営の橋渡しに精力的に取り組んでいる。
『始動 Next Innovator 2021』のシリコンバレー派遣メンバーに選出、NEDO主催『ESG TECH BATTLE 2022』にて優秀賞を受賞するなど、医学とビジネスの両領域で多数の実績を有する。
健康経営における睡眠施策とその必要性
健康経営の評価軸は「実施」から「成果」へシフト
近藤先生はまず、2014年から始まった健康経営制度がこの10年間でどのように変化してきたかを整理しました。当初は「施策を実施しているか」が問われていましたが、現在は「導入した施策が結果に結びついているか」「自社の課題に沿った施策設計になっているか」といった評価軸に大きくシフトしています。睡眠施策においても同様で、何を導入するかだけでなく、どんな課題を改善したいのかを明確にしたうえでの設計が求められます。
健康経営における睡眠施策の特徴
睡眠施策は、他の健康施策と比較しても担当者が取り組みやすく、従業員の関心も強いことが特徴です。実際、睡眠に関する研修・セミナーは他テーマのセミナーと比べて参加率が約1.5倍に上るというデータもあり、健康経営優良法人の評価項目(Q39「従業員の健康意識向上のための教育」)でも加点対象となります。
また、Q33(健康経営全体の推進計画)における「睡眠不足の改善」、Q56(生産性低下防止のための取り組み)における「仮眠制度の導入」「睡眠時無呼吸症候群(SAS)検査の実施」など、複数の評価項目で睡眠施策が直接的に加点対象となっており、健康経営優良法人認定を目指す企業にとって投資対効果の高い領域と言えます。
睡眠障害がもたらす経済的損失

▲ 睡眠障害が企業に与える4つの影響
近藤先生は、睡眠障害が単なる健康被害にとどまらず、企業利益にも大きな影響を及ぼすことを4つの観点から説明しました。具体的には、(1) メンタルヘルス不調・離職、(2) インシデントや事故の発生、(3) 生産性の低下、(4) 合併症の発症に伴う稼働制限、です。

▲ 他の生活習慣・疾患と比較した睡眠障害の損失コスト
経済産業省の健康経営ガイドブック(2016年)によれば、「睡眠休養感なし」の年間損失コストは1人あたり約32.8万円にのぼり、肥満リスク(約3.1万円)や運動習慣なし(約3.5万円)、日常的なアルコール摂取(約26.2万円)と比べても、その影響の大きさが際立っています。
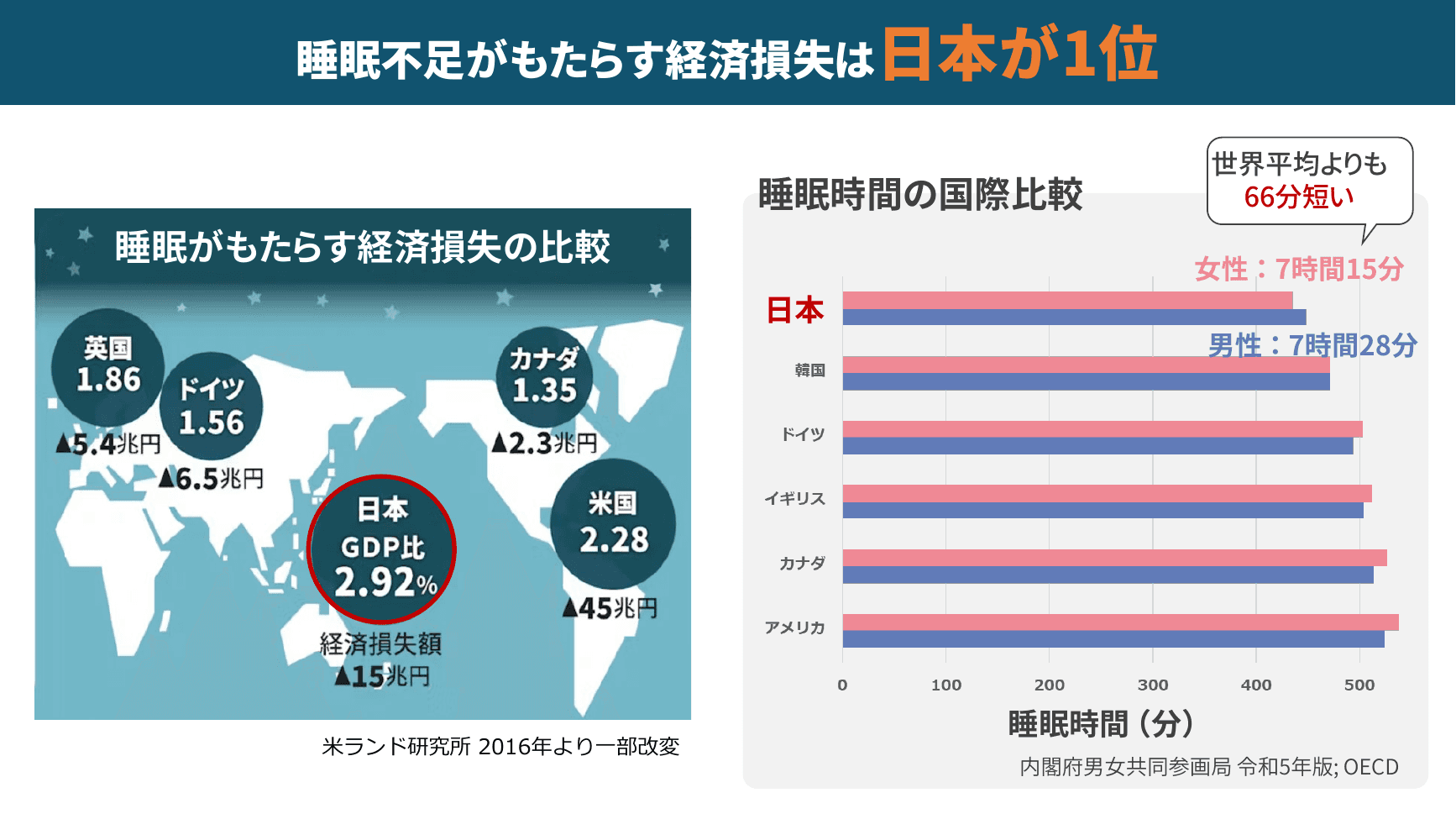
▲ 睡眠不足がもたらす経済損失の国際比較(米ランド研究所2016より)
国際比較で見ても、睡眠不足による経済損失は対GDP比で日本が世界1位(約2.92%)。日本人の平均睡眠時間は世界平均より66分も短く、これが日本企業全体の生産性に重くのしかかっている構造が見えてきます。
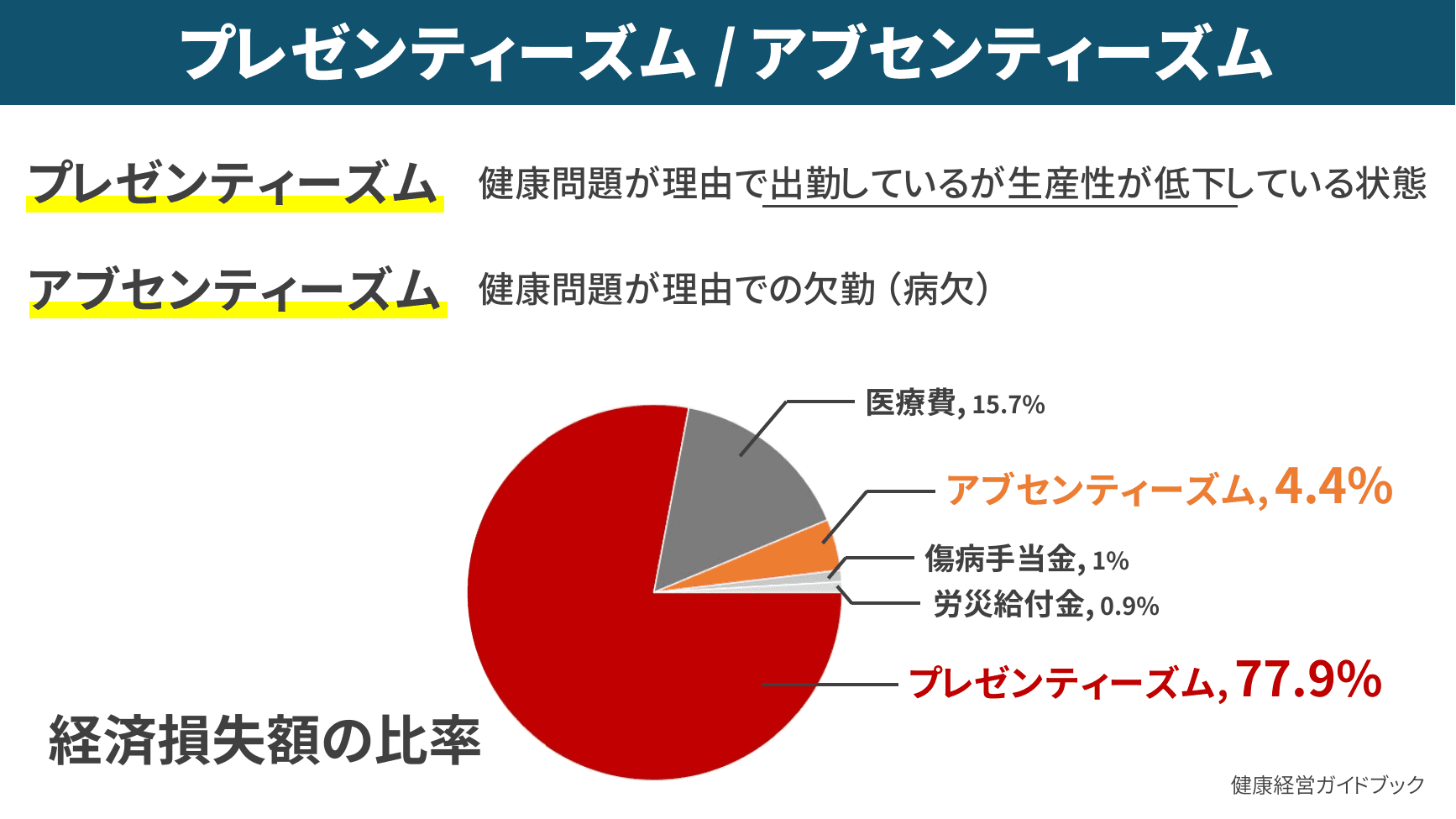
▲ プレゼンティーズム/アブセンティーズムの経済損失比率
健康関連経済損失額の内訳をみると、欠勤(アブセンティーズム)が4.4%なのに対し、出勤しているが生産性が低下している状態(プレゼンティーズム)が77.9%と圧倒的多数を占めます。睡眠障害はこのプレゼンティーズムに大きく影響することが分かっており、特に「日中の眠気」「主観的な睡眠の質の低さ」「朝起きた時に休まった感じがしない」といった訴えがある従業員は、プレゼンティーズム状態に陥っている可能性が高いと指摘されました。
睡眠と事故・残業時間の関係
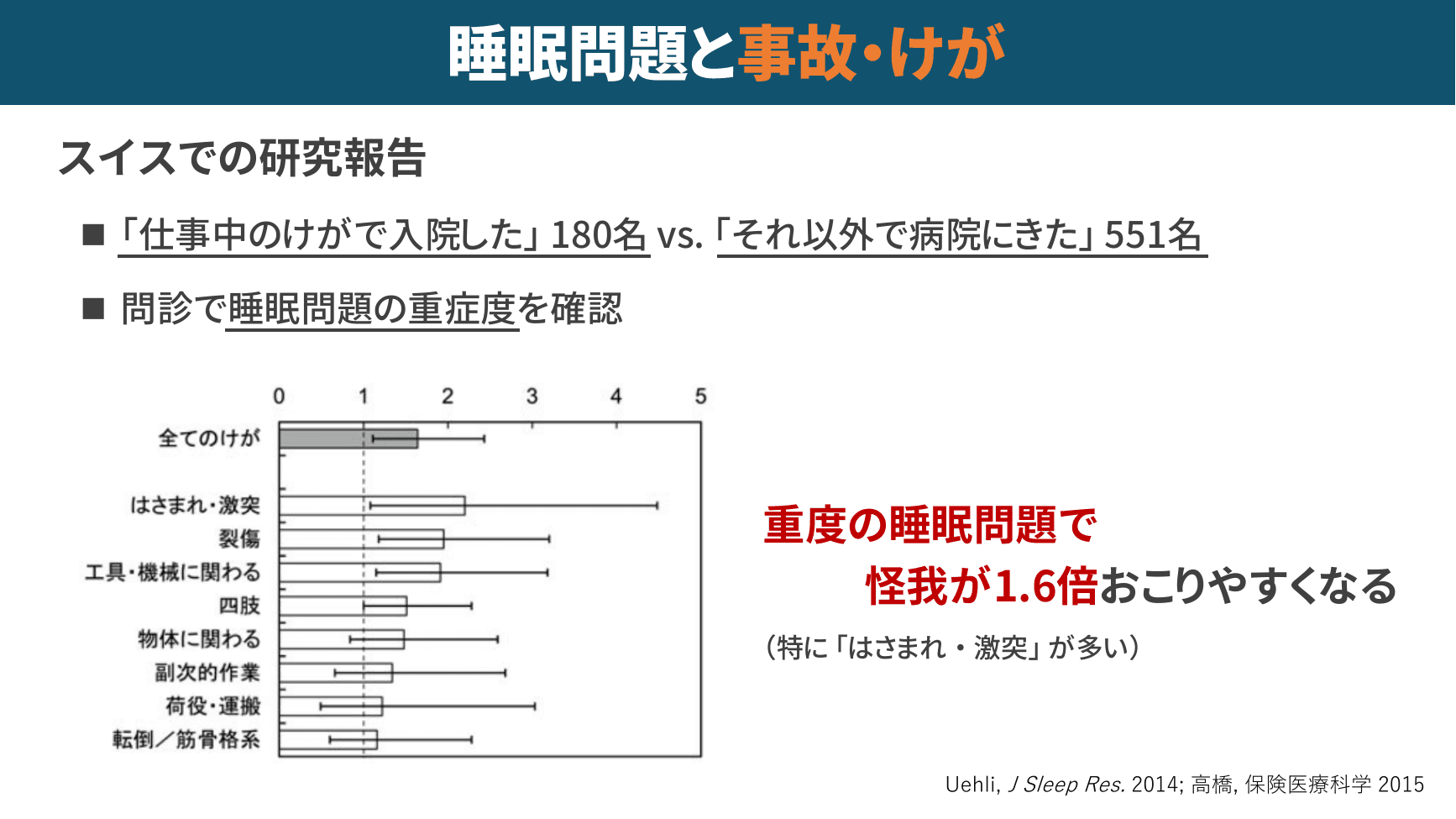
▲ 睡眠問題と事故・けが(スイスでの研究報告)
製造業や運輸業など現場作業を伴う業種では、事故防止の観点でも睡眠対策は重要です。スイスの研究では、重度の睡眠問題を抱える人は仕事中の怪我が1.6倍起こりやすく、特に「はさまれ・激突」事故が多いことが報告されています。
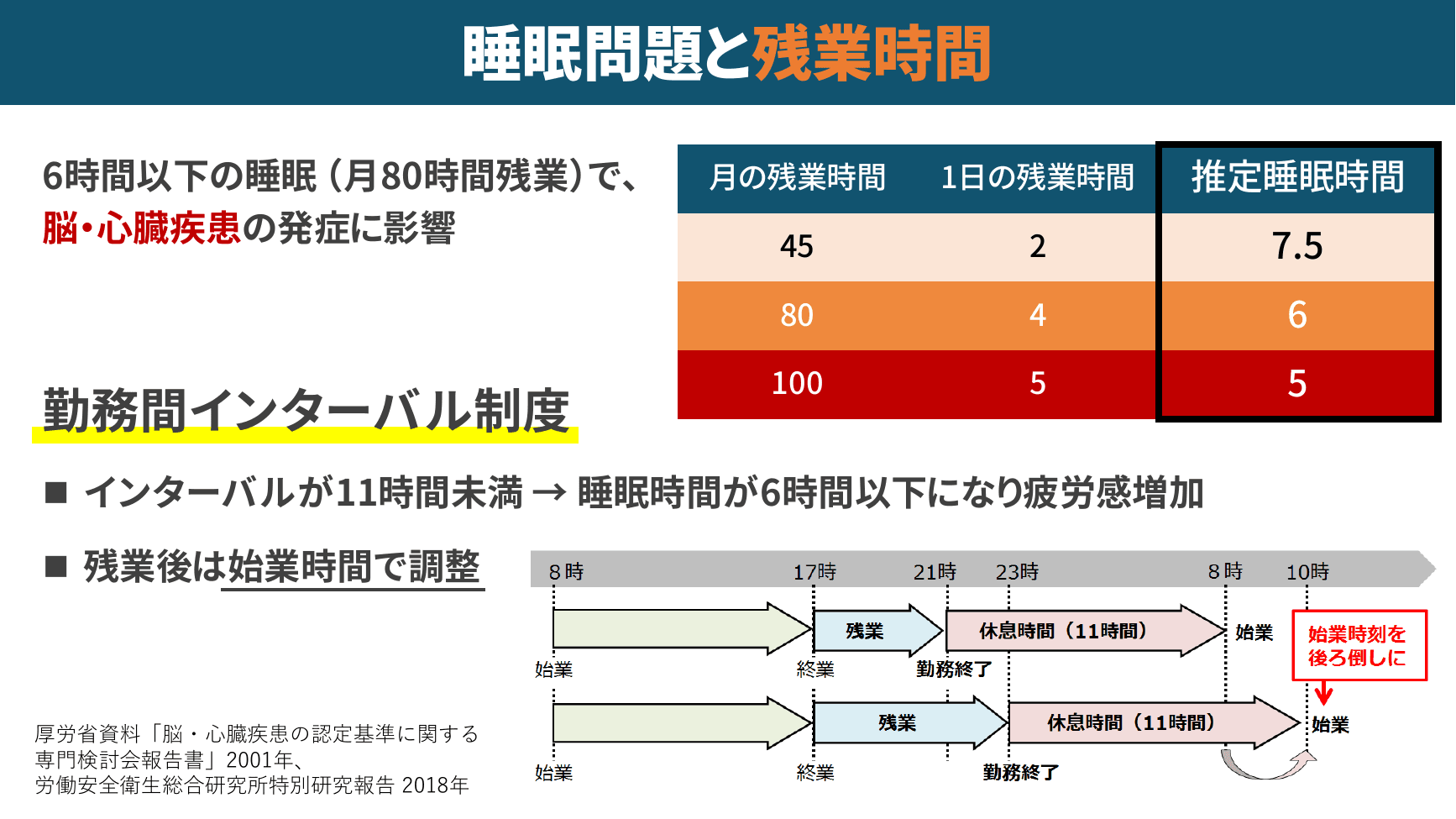
▲ 残業時間と推定睡眠時間・勤務間インターバル制度
労働時間との関係も明確で、月80時間の残業がある場合、通勤時間を考慮した推定睡眠時間は1日6時間以下まで圧縮されます。これは脳・心臓疾患の発症リスクを高める水準であり、メンタルヘルスへの悪影響も大きくなります。勤務間インターバル制度(11時間以上)が定められている背景にも、十分な睡眠時間を確保するという目的があることを近藤先生は強調しました。
睡眠の基礎知識と受診のサイン
「良い睡眠」とは何か - 量と質の両方が大切
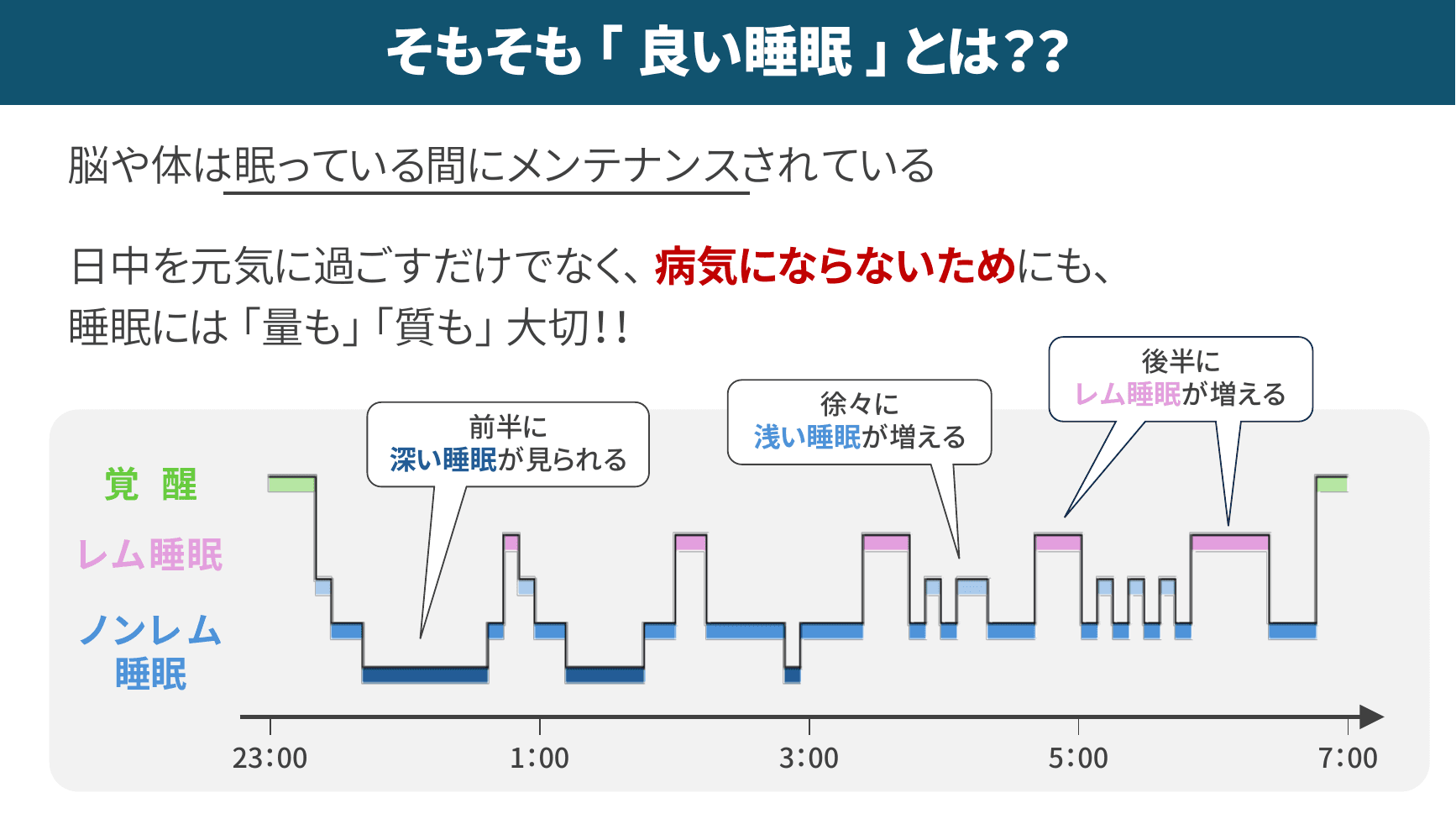
▲ 睡眠サイクルとレム睡眠の重要性
脳と体は眠っている間にメンテナンスされるため、睡眠は「量」も「質」も両方が大切です。特に注目すべきはレム睡眠で、睡眠の後半に多く現れ、脳と体の修復・再生に重要な役割を果たします。たとえば23時に就寝して4時に起きるような短時間睡眠では、後半のレム睡眠が十分に取れず、長期的には認知症など将来の健康リスクにもつながる可能性があるとのことです。
本日のキーワード「睡眠休養感」
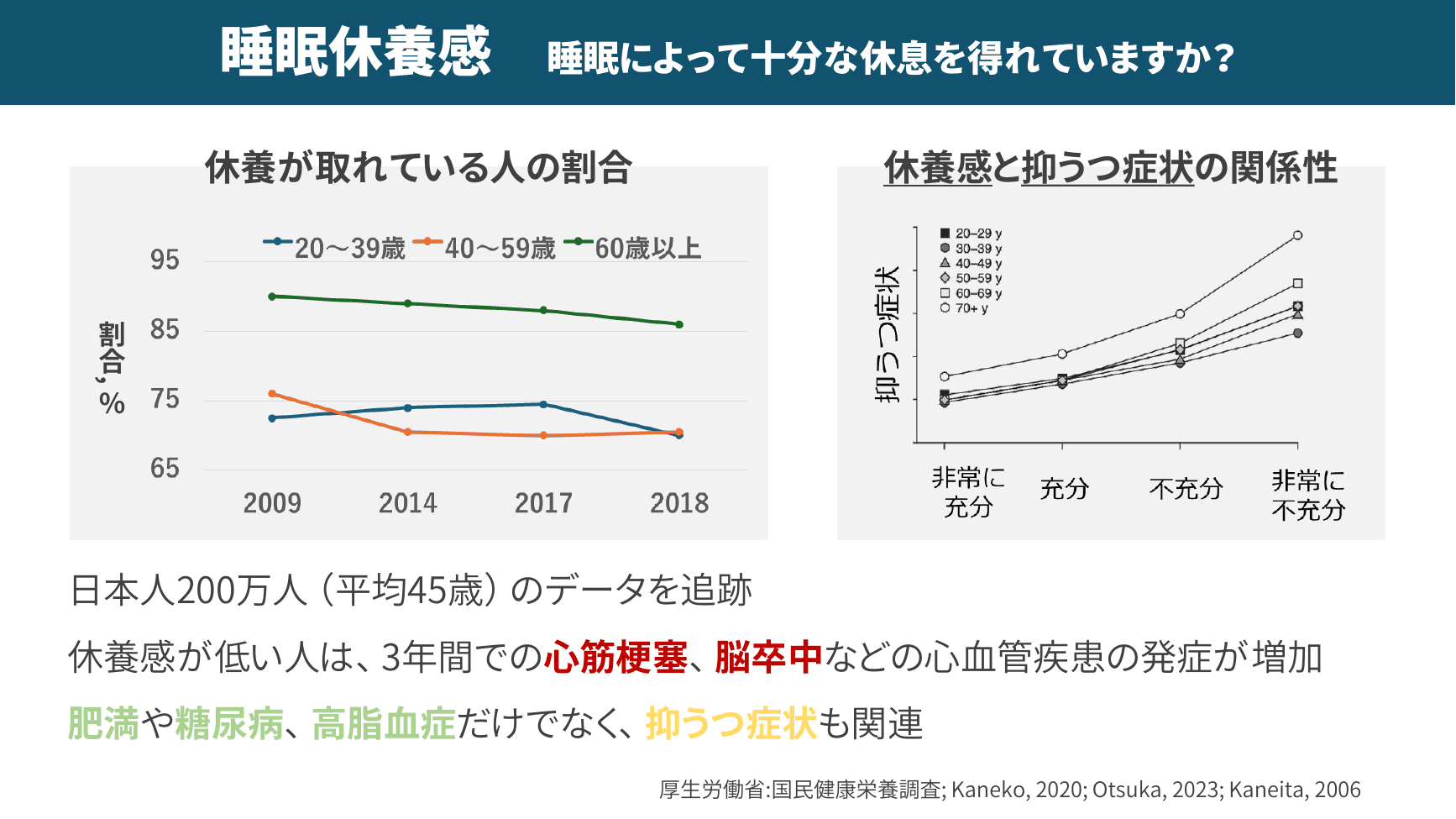
▲ 睡眠休養感と健康リスク・抑うつ症状の関係
近藤先生がウェビナーを通じて最も強調されたキーワードが「睡眠休養感」です。これは「睡眠によって十分な休息が得られているか」という主観的な感覚であり、従来の「7時間睡眠が必要」「8時間寝なければならない」といった時間に縛られた考え方から脱却するうえで重要な指標です。
日本人200万人を追跡した調査では、睡眠休養感が低い人は、3年以内の心筋梗塞・脳卒中などの心血管疾患の発症リスクが増加し、肥満・糖尿病・高脂血症だけでなく抑うつ症状とも強く関連することが示されています。睡眠時間にとらわれず、「自分は十分休めたか」を毎朝自問することが、健康管理の第一歩となります。
不眠症と受診のサイン

▲ 不眠症への対処法と受診のサイン
寝られない時はまず睡眠習慣の改善を試みます。それでも眠れず、ストレスが原因と考えられる場合は、一時的な睡眠薬の使用も選択肢になります。市販薬を3回試して効果がない場合は受診のタイミングです。「日中の眠気」「倦怠感」「集中力の低下」「仕事のミスや能率低下」といった日中の活動への影響が出ている場合は、迷わず医療機関を受診することが推奨されます。
意外と知られていない「むずむず脚症候群」
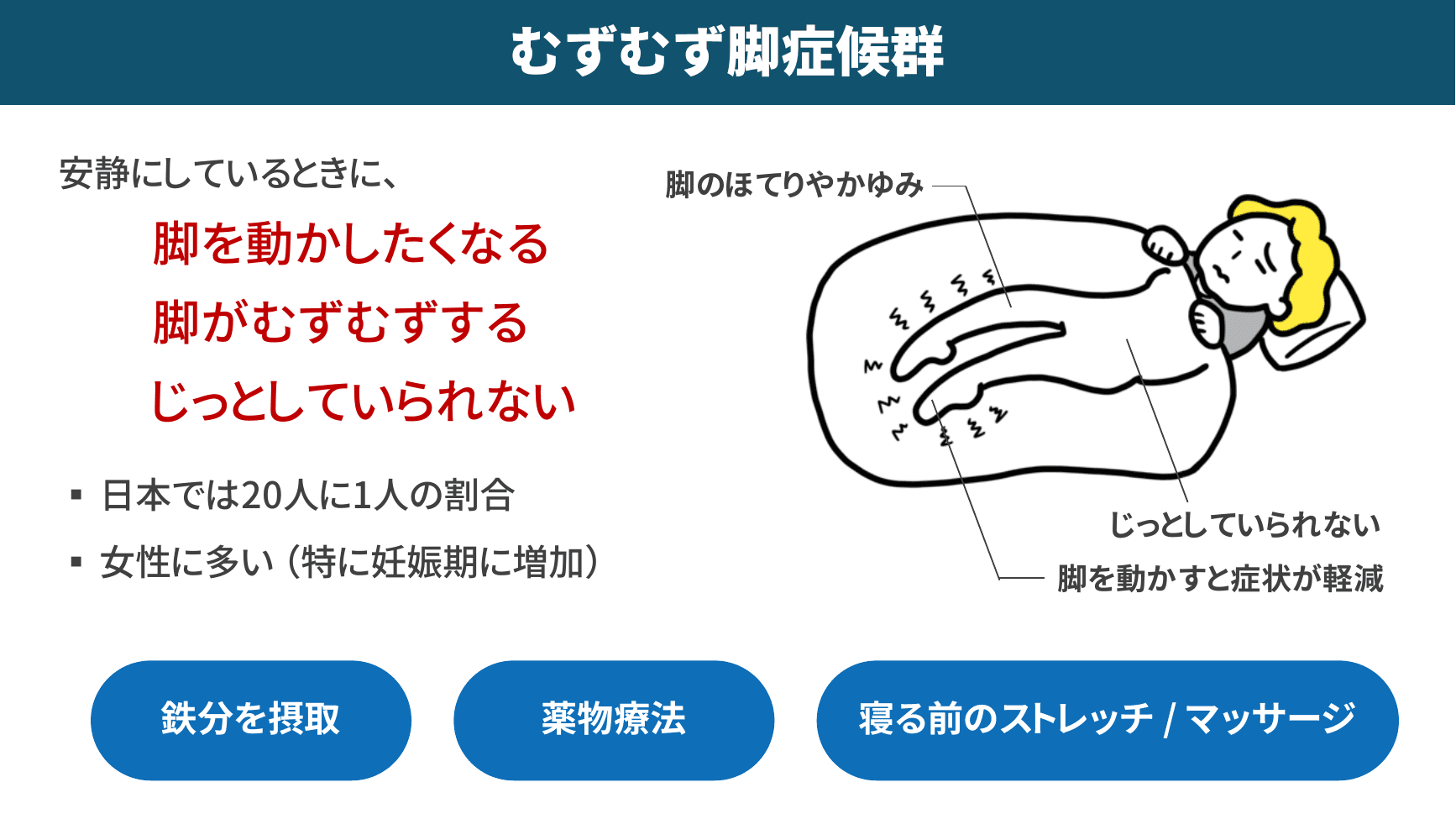
▲ むずむず脚症候群の症状と対処法
日本では20人に1人が罹患しているとされる「むずむず脚症候群」は、特に女性、なかでも妊娠期に多く見られます。鉄分不足が背景にあるケースが多いため、鉄分の摂取、寝る前のストレッチやマッサージ、足首の体操などで改善が期待できます。改善が見られない場合は薬物療法(ドーパミン製剤)も有効です。
放置すると命に関わる「睡眠時無呼吸症候群(SAS)」
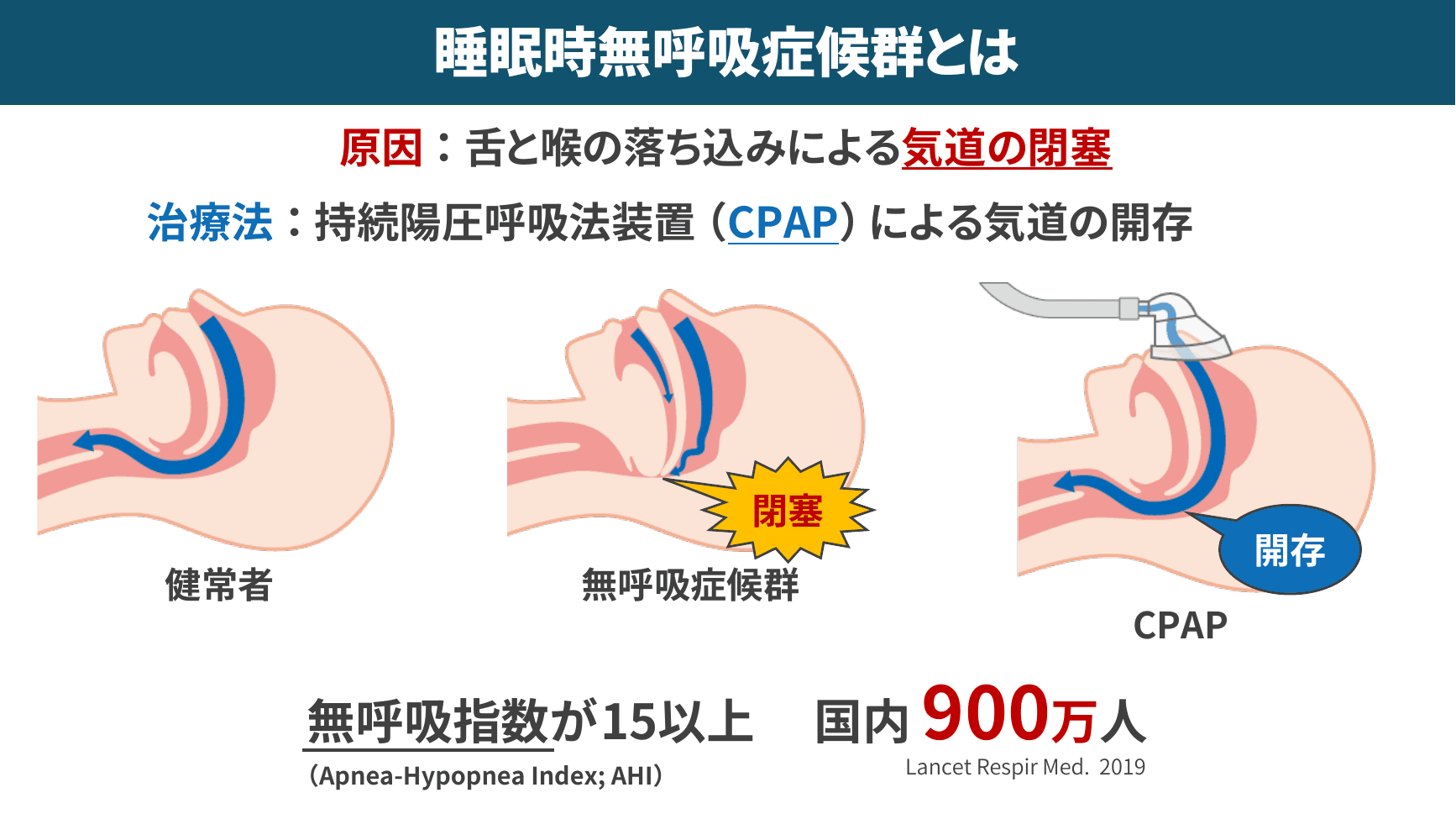
▲ 睡眠時無呼吸症候群(SAS)とCPAP治療
近藤先生がスライド3枚を割いて特に念入りに解説したのが睡眠時無呼吸症候群(SAS)です。重症SAS患者は国内に約900万人と推定されますが、現在CPAP治療を受けているのは約70万人にとどまります。
SASでは寝ている間に呼吸停止と再開が1時間に20〜30回繰り返されることで神経が興奮し、糖尿病・高血圧・脂質異常症を引き起こし、進行すると心筋梗塞や脳梗塞のリスクが上昇します。2000年代の研究では、重症SASを未治療のまま8年経過すると約3人に1人が亡くなるというデータも報告されています。
また、軽症・中等症のSASでも夜中の覚醒刺激により睡眠が浅くなり、「夜中に何度も目が覚める」「朝起きても疲れが取れない」といった症状の原因となるため、いびきが指摘されたら年齢や重症度に関わらず一度検査を受けることが望ましいとのことです。

▲ 株式会社ALAN「Medi Sleep」サービスのご案内
株式会社ALANでは、アンケートによる睡眠障害のタイプ診断、簡易検査デバイスの貸与、リスクの高い方へのオンライン診療フォローアップを一気通貫で提供する「Medi Sleep」サービスを展開しています。企業向けの睡眠施策として、検査から治療までトータルでサポートできる点が特徴です。
誤解しやすい睡眠知識
第3章は近藤先生と弊社(メディコレ)橋本のクロストーク形式で進行し、参加者の皆さまから事前に多く寄せられていた「睡眠に関する誤解」を解説いただきました。
睡眠施策は本当に効果が期待できるのか
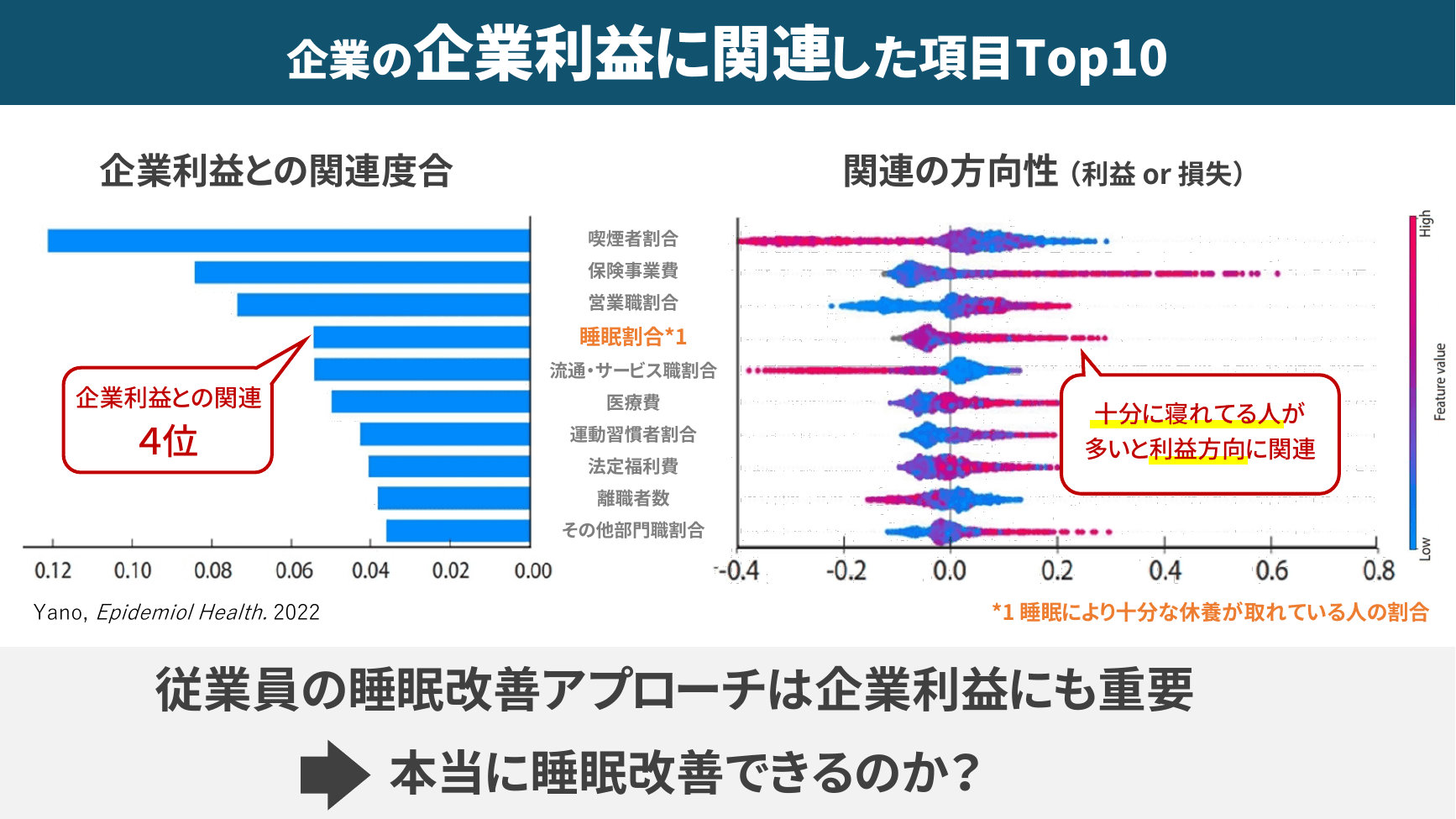
慶應義塾大学・矢野和男先生の研究では、企業利益に関連する項目Top10のうち、「睡眠(十分な休養が取れている人の割合)」が第4位にランクインしており、喫煙者割合に次ぐ重要因子として位置付けられています。すなわち、従業員の睡眠改善アプローチは、企業利益向上の観点からも合理的な投資と言えます。
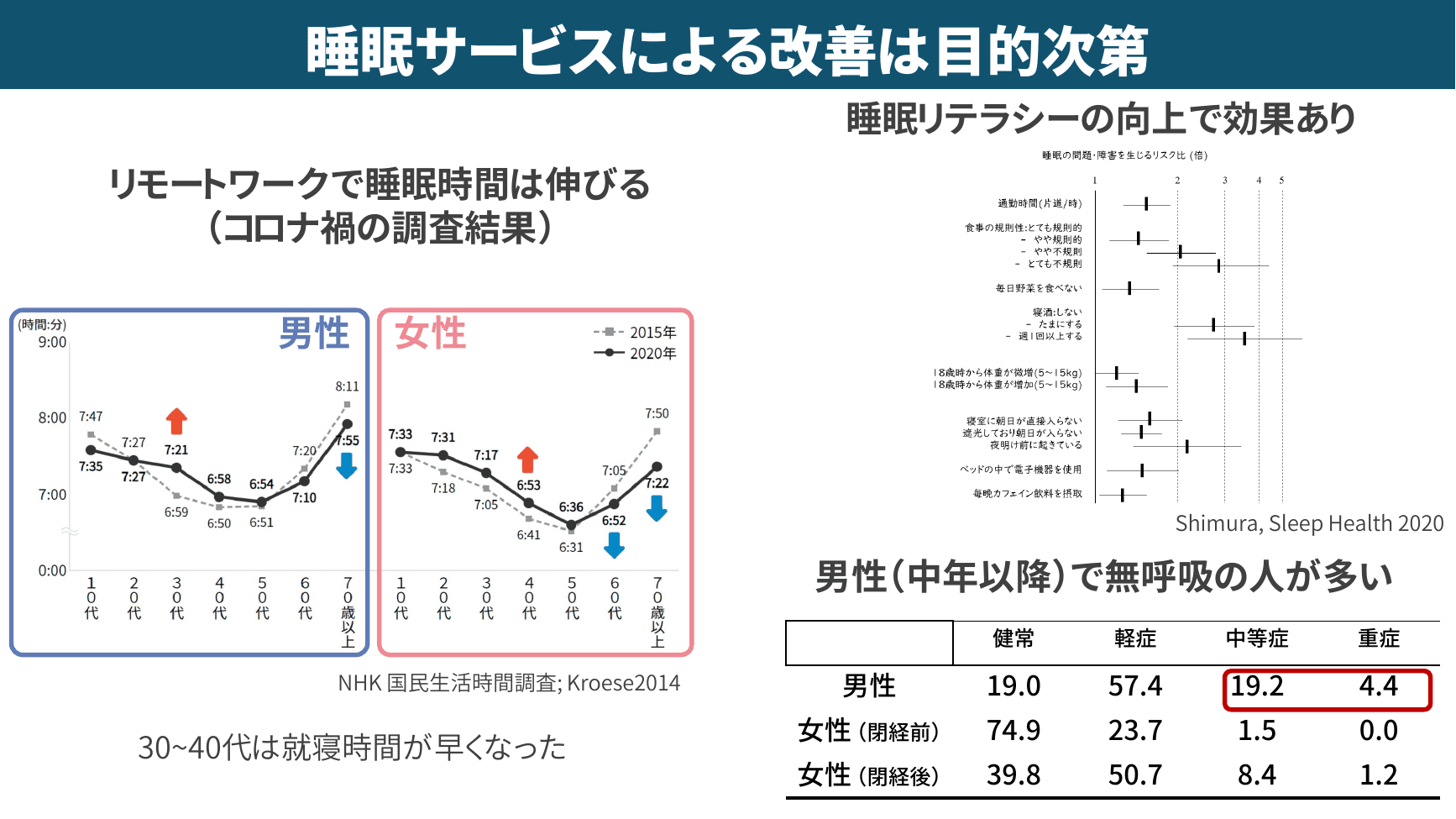
▲ 睡眠サービスによる改善は目的次第(リテラシー・リモートワーク・無呼吸)
具体的に効果が見えやすい施策として、近藤先生は3つを挙げました。
睡眠リテラシー向上のためのセミナー・eラーニング ─ 寝酒や食事リズムの乱れなど悪影響を与える生活習慣を「知る」だけでも改善が期待できます。
リモートワークの導入 ─ NHKの国民生活時間調査では、コロナ禍を経て30〜40代の睡眠時間が伸びた背景にリモートワークがあると分析されています。
睡眠時無呼吸症候群対策 ─ 50代男性でいびきがある場合、SAS有病率は50%以上に達します。中高年男性比率の高い企業では特に効果てきめんです。
今日から取り入れられる睡眠Tips
(1) 朝の工夫で体内時計をリセット
▲ 朝の体内時計リセット - メラトニン分泌のメカニズム
睡眠ホルモン「メラトニン」は朝に体内時計をリセットすることで、約12時間後の夜に分泌が増加します。最も強力なリセットスイッチは「朝に強い光を浴びること」と「朝食を摂ること」。逆に、朝起きてカーテンを閉めたまま暗い部屋でスマホを触るのは寝つきの悪さに直結します。Q&Aで「窓越しの光でも十分か」という質問がありましたが、睡眠への影響に関しては窓越しでも問題ないとのことでした。
(2) 食事のタイミングと量

▲ 夕食は就寝の3〜4時間前が理想
夕食は就寝の3〜4時間前に済ませるのが理想的です。寝る直前に食事を摂ると、深部体温が下がりにくく寝つきが悪化するうえ、消費されないエネルギーが脂肪として蓄積され肥満リスクも高まります。さらに、寝る3時間以内の食事は逆流性食道炎のリスクが7倍に上昇するという研究もあります。帰宅が遅くなる場合は、夕方におにぎりなどで一度軽く食べ、夜は量を抑える「2回に分ける」工夫が有効です。
(3) お酒との付き合い方
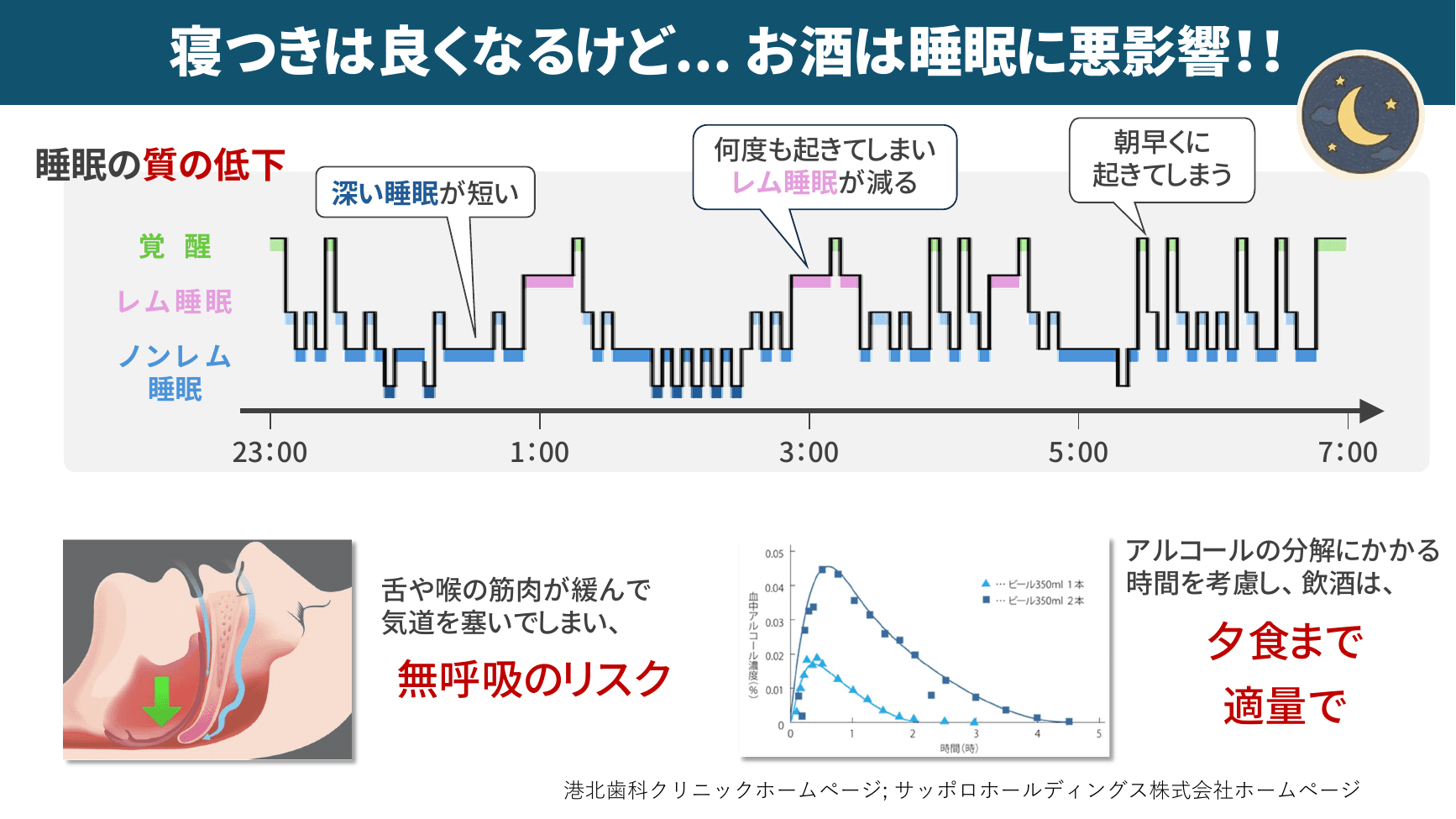
▲ お酒は寝つきは良くするが睡眠の質を下げる
お酒(寝酒)は寝つきを良くする一方、レム睡眠を減らし、夜中に何度も目を覚ます原因となります。さらに、舌や喉の筋肉が緩むことで気道が塞がれ、無呼吸のリスクも高まります。完全に断酒することは難しくても、「飲む時間を1〜2時間早めて夕食までで切り上げる」だけでも睡眠の質は実感できるレベルで改善するとのことです。
(4) スマホは「ナイトモード」で問題なし

▲ 就寝前のスマホはナイトモード推奨、双方向コンテンツは避ける
「スマホの光は睡眠に悪い」という常識はアップデートが必要です。ナイトモード(ブルーライトカット)をONにすれば、メラトニン分泌への悪影響は基本的に問題ありません。注意すべきは光より「コンテンツの種類」。SNS・ゲーム・ショート動画など自分が能動的に操作する楽しいコンテンツは交感神経を活性化させてしまうため、就寝前は読書系や自然の動画など受動的・退屈なコンテンツに切り替えることが推奨されます。
仮眠制度の効果と正しい取り入れ方

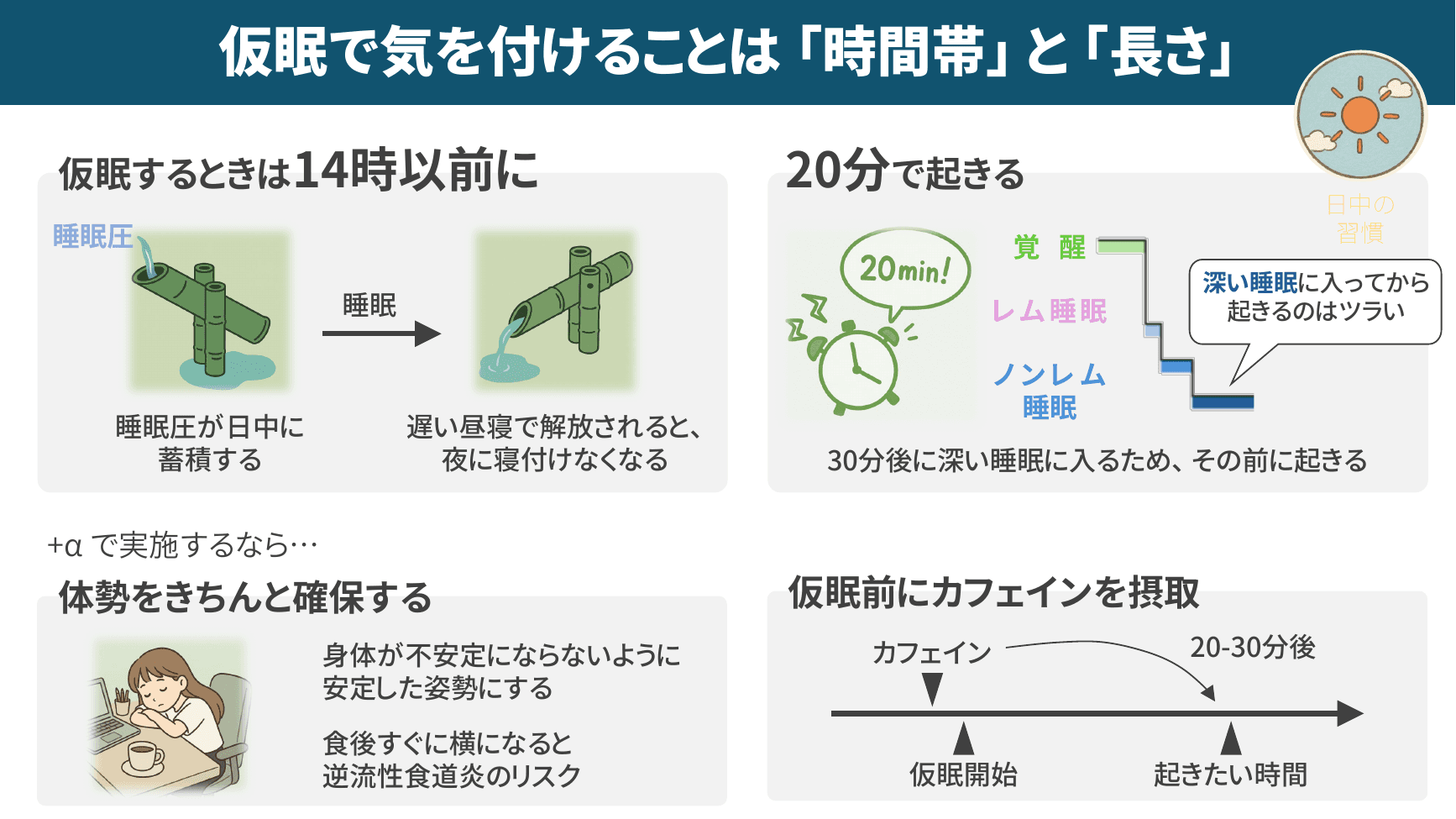
▲ 仮眠で気を付けることは「時間帯」と「長さ」
パワーナップ(短時間仮眠)の効果は、オフィスワーカーを対象とした大規模調査で実証されており、10分の仮眠でも30分や60分の昼寝と同等の眠気抑制効果(仮眠後約4時間持続)があるとされています。仮眠を全社的に取り入れる際のルールは以下の4点です。
時間帯:14時以前に行う(夕方の仮眠は夜の寝つきを悪化させる)
長さ:20分以内(30分以上だと深い睡眠に入り、起きた後にぼーっとする「睡眠慣性」が生じる)
体勢:身体が不安定にならない安定した姿勢で(オフィスのデスクや仮眠ブースで十分)
カフェイン:仮眠前に摂取すれば、20〜30分後の覚醒タイミングと一致し、すっきり目覚められる
「寝だめ」はNG ─ ソーシャルジェットラグに要注意
▲ 寝だめによる社会的時差(ソーシャルジェットラグ)
週末に「寝だめ」をする習慣は、平日と休日の睡眠時間に大きな差を生み、体内時計のズレ(ソーシャルジェットラグ)を引き起こします。これは出張・旅行で生じる時差ボケと同じ状態が国内にいながら起きてしまうもので、睡眠障害のみならず健康障害や寿命短縮との関連も示されています。近藤先生からは「平日と休日の睡眠時間の差は2時間以内に抑える」「平日の睡眠時間を少し長く、休日を少し短くするように意識する」というアドバイスがありました。
Q&Aセッションハイライト
ウェビナー後半のQ&Aセッションでは、参加者から多様な質問が寄せられました。一部を抜粋してご紹介します。
Q1. 妊娠期の女性がむずむず脚症候群の治療を行う際に、ドーパミン製剤を服用しても問題ないか?
近藤先生:「妊婦さんに処方した経験は私自身にはありませんが、ドーパミンは元々体内に存在する物質ですので大きな問題はないと考えられます。実際の処方は受診時に主治医にご相談ください。」
Q2. 睡眠スイッチを切り替える際に、朝の光は窓越しでは不十分なのか?
近藤先生:「睡眠(メラトニン分泌のリセット)に関しては窓越しの光でも十分です。カーテンを開けるだけでOKです。」
Q3. 良い睡眠を取れば生産性は上がるのか?
近藤先生:「上振れ方向の研究はデータを取りにくい領域ですが、十分な睡眠で記憶力やメンタルの安定性が向上することは分かっています。睡眠不足では扁桃体が常に活性化し、イライラしやすく建設的な議論が難しくなる傾向があります。」
Q4. シルバー世代に特化した睡眠ケアは?
近藤先生:「高齢者では「7時間・8時間寝なければ」という呪縛が逆効果になることがあります。眠くないのに早く床に就く行為は、寝室と睡眠のネガティブな結びつきを脳に刷り込んでしまうため、最も避けるべき行動です。睡眠休養感が取れていれば短くてもOKと考え、必要に応じて昼寝でカバーしましょう。」
Q5. 徹夜のリスクと、短時間睡眠を続けた場合の影響は?
近藤先生:「24時間徹夜すると、注意力はビール2杯を飲んだ状態と同等まで低下します。人間が連続して徹夜できるのは4徹までという研究もあります。一方、4時間睡眠を続けた場合は、約8日経過時点で徹夜と同等の注意力レベルまで低下するため、短時間睡眠の慢性化も非常に危険です。」
まとめ
今回のウェビナーでは、健康経営における睡眠施策の重要性から、医学的な睡眠の基礎知識、そして担当者・従業員が誤解しやすいポイントまで、近藤崇弘先生に幅広く解説いただきました。
特に印象的だったのは、本日のキーワードとして紹介された「睡眠休養感」という概念です。これまでの「7時間・8時間寝なければ」という時間軸の考え方から、「睡眠によって十分な休息が得られたか」という主観的な指標へと、睡眠評価の物差しがシフトしている点は、健康経営施策を設計するうえでも重要な示唆を含んでいます。
また、睡眠施策は他の健康施策と比べて取り組みやすく、従業員の参加率も高いことから、健康経営優良法人認定を目指す企業にとっては「効果が見えやすい」施策と言えます。リモートワークの導入や仮眠制度の整備、睡眠リテラシー向上のためのセミナー実施など、自社の課題と業種特性に合わせて選択していくことが重要です。
メディコレでは今後も、医師・専門家との共催ウェビナーを通じて、健康経営や産業医療に役立つ最新情報を皆様にお届けしてまいります。次回のウェビナーへのご参加もぜひお待ちしております。











